Послеоперационная вентральная грыжа – это дефект каркаса, состоящего из мышц и сухожилий в области брюшного пресса, причиной возникновения которого стал операционный рубец. Медицинская классификация относит данный вид грыж к группе посттравматических. Статистические данные позволяют утверждать, что послеоперационная грыжа возникает у 10-11 % пациентов, перенесших полостные операции в области брюшины. В 50 % случаев грыжа развивается в течение первых 10-12 месяцев после хирургического вмешательства. У остальных пациентов развитие вентральной грыжи происходит не столь быстро – в течение 4-5 лет после проведенной операции. Одна из разновидностей послеоперационных грыж – рецидивная вентральная грыжа – является последствием неудачного ее же иссечения. Значительно увеличивает риск появления данного вида осложнений проведение пациенту экстренной операции. Передняя брюшная стенка – это довольно сложное, многослойное образование, выполняющее большое количество функций. При возникновении грыжи дефект проявляется в наименее эластичном ее отделе – мышечно-сухожильном каркасе. С точки зрения анатомии любая грыжа состоит из трех обязательных компонентов: Грыжевых ворот;
Грыжевого мешка;
Грыжевого содержимого.
Основные факторы, влияющие на развитие вентральной грыжи: Наследственность Современная медицина рассматривает грыжу как проявление системной дисплазии соединительной ткани. Данное заболевание приводит к нарушению прочности той части соединительной ткани, которая отвечает в человеческом организме за связки и сухожилия, а, следовательно, и послеоперационные рубцы и шрамы. Пациенты, страдающие системной дисплазией соединительной ткани, имеют гораздо большие шансы на возникновение вентральной грыжи. Для врача внешними проявлениями этого заболевания могут стать высокие рост пациента, чрезмерно тонкая кожа, легко поддающаяся растяжению, анемичное телосложение, гипермобильность суставов и присутствие грыж в других областях. При наличии у пациента двух и более признаков дисплазии добиться надежной пластики грыжи можно будет только с помощью синтетических материалов для протезирования. Нарушенное заживление раны. В отдельных случаях возбудители инфекции могут проникать в рану даже в стерильных условиях современных клиник. Обычно это проявляется в развитии нагноений на операционном рубце. Данное явление уже давно не считается смертельно опасным и не ведет к возникновению каких-либо серьезных осложнений, но оно может оказывать заметное влияние на процесс формирования рубца, существенно уменьшая его прочность. Появление инфекции не обязательно ведет к развитию грыжевого дефекта, но сильно увеличивает вероятность его возникновения. Нарушение послеоперационного режима. К развитию грыжи могут привести и различные нарушения прописанного лечащим врачом режима. Поскольку пациент видит послеоперационный рубец только снаружи и не может детально представить себе процесс его заживления внутри тканей, ощущение физического здоровья приходит к нему гораздо раньше того момента, когда организм фактически готов к полноценной жизни. На самом деле самая сложная для заживления часть раны находится в сухожильной пластине, отвечающей за прочность брюшной стенки. Рубец в ней может формироваться до 4 месяцев у здоровых молодых пациентов и до 6 у людей пожилого возраста. При наличии каких-либо сопутствующих заболеваний этот срок часто увеличивается и до 1 года. Хирург, назначая лечебно-охранительный режим и рекомендуя ношение бандажа, руководствуется именно такими сроками, и нарушение режима может привести к крайне нежелательным последствиям, например, к нежелательному скорому образованию вентральной грыжи. Сопутствующие заболевания. Болезни, оказывающие влияние на внутрибрюшное давление (бронхиальная астма, ожирение, аденома простаты и т.д.), увеличивают натяжение, которое испытывают сшитые хирургом края шва. Кровоснабжение его нарушается, что, в свою очередь, сказывается и на процессе формирования плотного рубца. Также к подобным последствиям могут привести сахарный диабет, гипертония, системный атеросклероз. Для того, чтобы максимально нивелировать влияние сопутствующих заболевание на процесс заживления послеоперационного рубца, необходимо заблаговременно заняться их лечением. Если речь идет о хронических заболеваниях, необходимо достичь стойкой ремиссии. Еще один важнейший фактор, влияющие на результат операции и скорость формирования плотного рубца – избыточная масса тела. Если речь идет о многочисленных, ранее оперированных или больших грыжах, перед проведением операции необходимо максимально приблизить к норме индекс массы тела. Технические ошибки при ушивании операционной раны. Эта группа причин считается наименее частой: случаи серьезных ошибок при выборе способа и техники ушивания ран достаточно редки. Но в любом случае, недостаточное или же чрезмерное натяжение краев раны может спровоцировать развитие грыжевого дефекта.
Диагностика вентральной грыжи. Чаще всего постановка данного диагноза не вызывает сложностей. Но в отдельных случаях, если речь идет о пациентах с ожирением, первоначальная диагностика может быть затруднена. Тогда для принятия окончательного решения может понадобиться проведение дополнительного ультразвукового исследования или компьютерная и магнитно-резонансная томография. Показания к операции вентральной грыжи
Абсолютными показаниями к проведению оперативного. вмешательства являются осложненные формы грыж – ущемление, при рецидивных и послеоперационных грыжах – спаечная кишечная непроходимость.
Лечение грыжи живота. Послеоперационная грыжа излечивается путем хирургической коррекции брюшной стенки, полного удаления грыжевого мешка и последующего пластического закрытия удаленного дефекта.
Натяжная пластика (традиционный метод): Суть данного вида хирургического вмешательства заключается в зашивании грыжевого дефекта брюшной стенки особыми нерассасывающимися нитями. Этот метод допустимо применять только по отношению к молодым пациентам с небольшими грыжами в случае отсутствия факторов риска.
Преимущества методики:
Минимальная стоимость оборудования и требуемых материалов;
Техническая простота исполнения.
Недостатки методики:
Нарушение процесса дыхания в период послеоперационного восстановления из-за чрезмерного натяжения раны;
Высокий процент возникновения рецидива;
Болевой синдром, вызванный натяжением тканей.
Ненатяжная герниопластика: Суть данного метода коррекции дефекта заключается в помещении на его место брюшной полости заплаты из синтетических материалов. Протез вырезается из специальной полипропиленовой сетки и затем устанавливается либо под фасцию, либо непосредственно под кожу.
Достоинства методики: Минимальный болевой синдром;
Профилактика возможных дыхательных расстройств;
Высокие надежность и качество протеза;
Возможность проведения в случае необходимости полной реконструкции брюшной стенки.
Недостатки методики:
Вероятность развития кишечной непроходимости, спровоцированной спайкой сетки с петлями кишечника;
Довольно высокая стоимость применяемых материалов;
Наличие возможности отторжения протеза;
Теоретическая вероятность возникновения у пациента ощущения инородного тела в брюшной полости;
Возрастание возможного числа осложнений со стороны раны (гематомы, серомы, нагноения).
Лапароскопические методы (протезирующая герниопластика). Это абсолютно новый и технически совершенный метод лечения вентральных грыж. В ходе операции в брюшную полость помещается сетчатый имплантат, не используя никаких разрезов. Это исключает последующее инфицирования раны. Достоинства способа: Малоинвазивность. Невыраженный или полностью отсутствующий болевой синдром. Исключение дальнейшего рецидива. Быстрое восстановление пациента. Возвращение к физическим нагрузкам в краткие сроки после операции. Недостатки: Высокая стоимость материалов для вмешательства. Требование наличия высокотехнологичного оборудования. Необходимость дополнительного обучения персонала.
Вентральная грыжа: операция лапароскопическим методом. Для проведения вмешательства хирург производит несколько проколов брюшной стенки. Для этого делаются небольшие разрезы, которые не травмируют мышечную часть, а только кожу. Этот факт благоприятно влияет на послеоперационный период, значительно сокращая его, и не доставляет болевых ощущений, что особенно важно для всех пациентов.Проколы производятся хирургом специальным инструментарием – троакаром. По нему вводится в брюшную полость лапароскоп, к которому подключен источник света и передатчик изображения на монитор. Таким образом, специалист наблюдает за своими движениями изнутри тела. С помощью дополнительных троакаров вводятся инструменты для выполнения операции. Через один троакар проводится зажим для захвата ткани, которым устанавливается сетчатый имплантат. Другим – закрепляется синтетическая сетка швами или специальными скобками. Операция длится около 1 часа под общим наркозом. Пациент находится в стационаре 1-2 дня под полным контролем медицинского персонала во избежание непредвиденных осложнений и реакций организма. Абдоминопластика: При наличии грыжи большого размера рекомендуется применение грыжесечения в сочетании с абдоминопластикой – хирургическая операция, корректирующая излишки жира, жировой ткани, растянутые мышцы передней брюшной стенки. Реабилитационный период после хирургического вмешательства длится две-три недели, пять дней из которых, необходимо провести в стационаре. Занятия спортом и физические нагрузки допустимы через пару месяцев.
Предупреждение осложнений в раннем послеоперационном периоде: Послеоперационный период у пациентов, которые перенесли иссечение вентральной грыжи, очень индивидуален. Состояние больного зависит от многих факторов, в список которых включаются качество подготовки, объем операции и выбор хирургической методики. Однако, в любом случае, следует обратить внимание на комплексную профилактику осложнений, возможных после вмешательства любого вида. Таким образом, следует предпринять меры по предупреждению таких патологий: -Легочно-сердечная недостаточность. - Застойная пневмония. - Интоксикация и обезвоживание. - Расстройства желудочно-кишечного тракта. - Нарушение кровообращения в тканях. - Пролежни. В послеоперационной стадии лечения следует проводить: Ежедневные перевязки и пункции. Плотное бандажирование.Применение антибактериальных средств 5-6 дней.Комплексное введение витаминов группы В и С.Физиотерапевтические процедуры.Своевременное назначение и применение полного комплекса послеоперационных мероприятий позволит добиться быстрого заживления раны в большинстве случаев.
Послеоперационная грыжа - состояние, для которого характерно выход за область брюшной стенки на месте рубца, оставшегося после хирургического вмешательства, органов брюшной полости.
Для послеоперационной грыжи живота характерно выпячивание на месте рубца, которое становится меньше или исчезает в горизонтальном положении. Обнаружив малейшие симптомы, нужно немедленно обратиться к хирургу. История болезни поможет определить причины рецидива.
Причины послеоперационной грыжи (килы)
Послеоперационная грыжа возникает по нескольким причинам:
- нагноение швов после операции или воспалительный процесс
- ошибки, допущенные хирургом во время проведения операции
- лишний вес
- сильное напряжение в процессе кашля, рвоты, запоров в постоперационнный период
Симптомы
Если Вы обнаружили у себя следующие симптомы в постоперационнный период, обязательно обратитесь к хирургу:
- выпячивание на месте послеоперационного рубца, сопровождающееся болью
- болезненность в области брюшной полости, увеличивающаяся при натуживании или резких движениях
- тошнота
Как правило, в установлении диагноза не возникает сложности. Зачастую, достаточно осмотра хирурга. Иногда дополнительно назначают УЗИ. На пациента заводится история болезни. Помимо общих сведений о пациенте, история болезни предусматривает подробное описание жалоб больного, врач в процессе опроса выясняет сопутствующие болезни и назначает курс лечения.
Послеоперационная грыжа - в чем опасность?
Послеоперационная грыжа опасна следующими возможными осложнениями:
- ущемление грыжи
- перитонит
- копростаз
- деформирование брюшной стенки
Грыжа живота
Послеоперационная вентральная грыжа может возникнуть из-за неправильной техники зашивания раны хирургом. При обострении заболевания послеоперационные килы возникают чаще, чем, если бы лечение было плановым. Еще одним провоцирующим фактором является гнойный и воспалительный процесс.
Как показывает статистика, у 11-19% прооперированных пациентов возникает послеоперационная вентральная грыжа. Около половины пациентов в течение года сталкиваются с проблемой возникновения грыжи живота. У остальных прооперированных послеоперационная вентральная грыжа развивается на протяжении следующих 5-ти лет.
Кила проявляет себя выпячиванием на месте рубца, но иногда в стенке живота ее ход может искривиться, выпячивание возникает не на месте послеоперационного шва. При физических усилиях кила живота часто сопровождается болью. Причина боли заключается в поражении внутреннего органа, выходящего за стенки брюшной полости в составе грыжи.
Опасным осложнением выпячивания в области живота является ущемление килы. Если лечение не было незамедлительным, осложнение может привести к летальному исходу. При ущемлении необходимо незамедлительно провести оперативное вмешательство, иногда требующее разрезания живота для получения доступа к внутренним органам.
Паховая грыжа
{{banner2-left}}Паховая грыжа - состояние, при котором происходит выпячивание внутренних органов брюшной полости из-за повышенного внутрибрюшного давления или слабых мышцах. Паховая кила зачастую свойственна мужчинам по причине анатомической предрасположенности, женщины же могут столкнуться с ней во время беременности или родов.
Паховая кила изменяет деятельность внутренних органов, провоцирует расстройство в мочевыделительной системе, снижает потенцию у мужского пола и отрицательно влияет на репродуктивную функцию женщин. Поэтому халатно к болезни относиться нельзя.
Избежать рецидива килы в постоперационный период можно, соблюдая предписания врача. Послеоперационная диета исключает продукты, вызывающие газообразование. Обязательно ношение бандажа, который способствует равномерному распределению внутрибрюшного давления. При диагнозе паховая грыжа в постоперационный период важно исключить провоцирующие факторы:
- укрепите мышцы пресса
- не допускайте ожирения
- нормализация работы желудочно-кишечного тракта для устранения запоров
Рецидив паховой килы в основном характерен для детей в возрастной промежуток полтора-три года, а также для мужчин.
Грыжа позвоночника
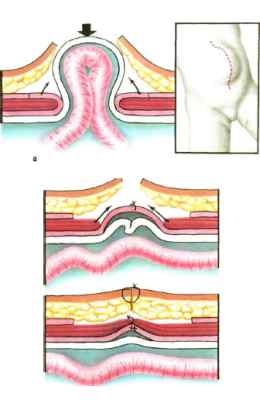
Кила позвоночника возникает в результате разрыва фиброзного кольца и выпячивание фрагмента пульпозного ядра. Межпозвоночная грыжа может сформироваться на месте удаления грыжи позвоночника или после консервативного метода лечения спустя временной промежуток. Повторно может возникнуть не только кила позвоночника, но и пупочная кила, паховая. Причины возникновения грыжи позвоночника такие же, как и при других килах.
Повторная кила позвоночника является одним из наиболее распространенных явлений. Объясняется этот факт тем, что операция по удалению килы позвоночника отличается сложностью и постоянным давлением на межпозвонковые диски. Повторная кила позвоночника встречается часто (от 5-ти до 15-ти процентов от всех операций по удалению грыж). Поэтому хирургическое вмешательство межпозвоночной грыжи назначают в крайнем случае.
Пупочная грыжа
Рецидив пупочной килы характерен для женщин при вынашивании ребенка и родов по причине перерастяжения тканей. В других случаях вероятность, что пупочная кила вновь возникнет, мала и возникает, как правило, если хирургическое вмешательство было осуществлено открытым методом.
Лечение постоперационных грыж
Послеоперационная грыжа по своей симптоматике похожа на симптомы первичных грыж. Консервативный метод лечения может не иметь такого эффекта, как при лечении первичных, и состоит в мероприятиях, направленных на укрепление мышц пресса, спины, устранении воспалительного процесса.
Удаление послеоперационной грыжи считается более эффективным методом. Однако, при отсутствии критических показаний для ее назначения, показано предварительное лечение. Такое лечение заключается в устранении воспалительного процесса, укреплении организма больного. Внимательно изучается история болезни пациента.
Методы оперативного вмешательства:
- открытый метод - назначается в экстренных случаях
- герниопластика, включающая применение имплантов
- лапароскопия
В период реабилитации важно соблюдать все рекомендации врача для недопущения рецидива болезни.
Профилактика болезни заключается в следующем:
- не поднимать тяжелые предметы в постоперационный период
- откажитесь от вредных привычек
- нормализация веса
- лечение сопутствующей болезни
- выполнять лечебные упражнения, укрепляющие мышцы брюшной полости, спины.
I. Паспортная часть
Бируля Валентина Федоровна, женщина, 68 лет, сборщик электроизмерительных приборов
Дата поступления: 24.11.2010 г., 12:00
II. Жалобы
Пациентка жалуется на болезненное выпячивание в области послеоперационного рубца, появляющееся при натуживании, кашле и стоянии. Боли в области пупка ноющего характера, не иррадиируют.
Предъявляет жалобы на бессонницу по ночам и сонливость днем. По другим органам и системам жалоб нет.
III. Анамнез заболевания
Считает себя больной с 2000 года когда появилось грыжевое выпячивание в области послеоперационного рубца. В 1988 году была произведена операция – лапаротомия по поводу острого холецистита. Грыжевое выпячивание увеличилось. За последние несколько месяцев отмечает болезненность в области грыжевого выпячивания.
24.11.2010 г. утром появились боли в области грыжевого выпячивания, грыжевое выпячивание перестало вправляться, обратилась в поликлинику и была направлена на лечение в больницу им. Петра Великого, в 13-1 в экстренном порядке. Во время транспортировки больной из приемного покоя в стационар, грыжевое выпячивание вправилось, боли купировались.
IV. Анамнез жизни
Родилась в Омске, с 1950 г. Живет в Ленинграде. Седьмой ребенок в семье. Росла и развивалась нормально в соответствии с возрастными нормами. Была 7 ребенком в семье, росла с матерью. Окончила школу. Работала сборщиком электроприборов, в настоящий момент пенсионерка. Работа не связана с профвредностями. Семейное положение – замужем, муж умер 1998. Один ребенок.
Материальное обеспечение – хорошее. Конфликтных ситуаций в семье не отмечает. Питание полноценное, соблюдает диету по сахарному диабету.
Перенесенные заболевания: ОРВ. ИБС: стенокардия – возникает при физической нагрузке, после подъема на 2 этаж. ГБ II степени с 1982 года. ЦВБ, сахарный диабет 2 типа с 2008 года.
Перенесенные операций: в 1991 г – установка кава-фильтра. В 1988 – холецистэктомия.
Перенесенные травмы: перелом левой большеберцовой кости и колена в 2006 году (металостеосинтез). Перелом левого локтевого сустава в 90х годах.
Гинекологический анамнез: Месячные с 14 лет до 44 лет – безболезненные. Вышла замуж в 23 года. Одни роды, 7 абортов.
Вредные привычки: Не курит. Алкоголем не злоупотребляет.
Наследственность: мать страдала гипертонической болезнью, умерла в 81 год лет, у брата и двух сестер – гипертоническая болезнь. Сведений об отце не имеет. У дочери гипертоническая болезнь.
Аллергологический анамнез: аллергия на новокаин, проявляется в учащении сердцебиения и подъеме артериального давления.
Эпидемиологический анамнез: Вирусный гепатит, ВИЧ, туберкулез, малярию, кишечные инфекции, венерические заболевания - отрицает. Контакта с инфекционными больными, гемотрансфузий, выездов за пределы Ленинградской области не было.
Страховой анамнез: инвалидность 2 группы.
V. Данные объективного исследования
грыжевое послеоперационный рубец лечение
Общее состояние больной - удовлетворительное. Положение активное, сознание ясное. Походка твердая, уверенная, без напряжения. Рост – 159, вес – 95 кг. Телосложение правильное, тип конституции – гиперстеник.
Кожные покровы – чистые. Окраска обычная, тургор сохранен. Видимые слизистые розового цвета. Умеренные отеки нижних конечностей.
Мышечная система развита умеренно, тонус нормальный, болезненности при движении и ощупывание нет. Тремор, параличи и парезы отсутствуют. При пальпации костной системы деформации не отмечается. Суставы не деформированы, слегка болезненны при пальпации, объем активных и пассивных движений полный.
Щитовидная железа незначительно увеличена, при пальпации безболезненна, эластичной консистенции. Узлов нет. Гормоны в норме.
Молочная железа с четкими контурами, мягкая, рубцов и опухолей нет.
Периферические лимфатические узлы не увеличены. Нервная система - обоняние, вкус, зрение, слух не изменены, сон и аппетит не нарушены.
Описание внутренних органов по системам:
Сердечно-сосудистая система:
Пульс 80 уд/мин, ритмичный, удовлетворительного наполнения и напряжения, одинакового наполнения на обоих лучевых артериях. А.Д. 140/90 мм.рт.ст. Эпигастральная пульсация, пульсация сонных артерий и набухание шейных вен не визуализируются.
Осмотр области сердца: деформаций в области сердца, сердечного толчка, диастолического и систолического дрожания не выявлено. Верхушечный толчок определяется в 5 межреберье.
Границы относительной сердечной тупости:
Правая - IV межреберье на 1см кнаружи от правого края грудины
Верхняя - на уровне III ребра
Левая – расширена, определяется в V межреберье по средне-ключичной линии.
Границы абсолютной сердечной тупости:
Правая – левый край грудины;
Верхняя - на уровне 4 ребра
Левая - в V межреберье на 1,5 см кнутри от среднеключичной линии;
Границы сосудистого пучка в 1 и 2 межреберье справа и слева не выступают за края грудины.
Аускультация сердца: Тоны сердца приглушены, ритмичны. Акцентов нет. Над всеми точками выслушивания шумов нет.
Дыхательная система:
Дыхание через нос не затруднено, ритмичное. Частота дыхания 18/мин. Форма грудной клетки – правильная. Грудная клетка симметрична, равномерно участвует в дыхании, над и под ключичные ямки умеренно выражены. При пальпации безболезненная, эластичная, голосовое дрожание сохранено.
Топографическая перкуссия:
Нижняя граница легких:
| Правое | Левое | |
| L. parasternalis | 6 ребро | - |
| L. medioclavicularis | 6 ребро | - |
| L. axillaris anterior | 7 ребро | 7 ребро |
| L. axillaris media | 8 ребро | 8 ребро |
| L. axillaris posterior | 9 ребро | 9 ребро |
| L. scapularis | 10 ребро | 10 ребро |
| L. paravertebralis | Остистый отросток 11 грудного позвонка | |
Верхняя граница легких:
Высота стояния верхушек спереди 3см – правое; 3см - левое
Высота стояния верхушек сзади 7 шейный позвонок
Подвижность легочного края по l. axillarisposterior:
вдох 6 см; 6 см, выдох 4 см; 4 см
При сравнительной перкуссии ясный легочный звук над всей поверхностью легких.
Аускультация: дыхание жесткое, хрипов и других побочных дыхательных шумов нет.
Пищеварительная система.
Язык сухой, сосочки хорошо выражены. Слизистая полости рта розовая, язв и высыпаний нет. Миндалины не увеличены.
Живот симметричен, равномерно участвует в дыхании, подкожные вены не расширены. Отмечается избыточно развитая подкожная жировая клетчатка. Асцит не выявляется. При перкуссии живота свободная и осумкованная жидкость отсутствует.
Пальпация живота:
Поверхностная пальпация - болезненность и напряжённость брюшных мышц отсутствует. На всю длину послеоперационного рубца определяется грыжевое выпячивание 10 на 15 см, свободно вправимое в брюшную полость. Кожа над выпячиванием не изменена. Симптомов раздражения брюшины нет.
Глубокая пальпация - пальпация безболезненная. В левой подвздошной области пальпируется сигмовидная кишка – безболезненная, подвижная, эластичная, гладкая, не урчит. В правой подвздошной области пальпируется слепая кишка – безболезненная, эластичная, гладкая, слегка урчит. На уровне пупка при бимануальной пальпации пальпируется ободочная кишка – безболезненная, подвижная.
В правом подреберье пальпируется край печени – не острый, безболезненный. Размеры по Курлову: 11-10-9 см.
Селезенка не пальпируется в положении больного на спине и на правом боку. Перкуторно определяется по l. axillarismediac 9 ребра.
Поджелудочная железа. При пальпации увеличение и уплотнение поджелудочной железы не выявлены.
При аускультации: перистальтика нормальной силы, продолжительности, периодичная. Шум трения брюшины и сосудистые шумы не выслушиваются.
Мочевыделительная система.
Мочеиспускание свободное, безболезненное.
При осмотре патологии не выявлено, мышцы хорошо контурируются, ассиметрии нет. Почки пропальпировать справа и слева не удалось. Симптом поколачивания по поясничной области – отрицательный.
Нервная система.
Больная адекватна, доброжелательна, вспыльчивости и резкой смены настроения не наблюдалось. Зрачки симметричны, реакция на свет нормальная. Тремора рук нет.
VI. Status localis
На передней брюшной стенке в области послеоперационного рубца от срединной лапаротомии определяется грыжевое выпячивание размером 10 на 15 см, эластичной консистенции, вправимое, болезненное, кожные покровы над ним не изменены. Симптом кашлевого толчка положительный.
VII. Предварительный Диагноз
На основании жалоб больной на наличие выпячивания в области послеоперационного рубца.
На основании анамнеза: больной проводилась полостная операция, которая осложнилась образованием данного грыжевого выпячивания.
На основании данных осмотра: в области послеоперационного рубца при натуживании и покашливании больной видно грыжевое выпячивание.
На основании данных пальпации: на всю длину послеоперационного рубца определяется грыжевое выпячивание 10 на 15 см, свободно вправимое в брюшную полость. Болезненность грыжевого выпячивания указывает на ущемление грыжевого мешка.
Основной диагноз: послеоперационная вентральная грыжа, состояние после ущемления.
VIII. Данные анализов и специальных исследований
1) Клинический анализ крови
2) Общий анализ мочи.
Цвет соломенно-желтый.
Уд.вес. 1020
Прозрачность полная
Белок нет
Сахар нет
Ацетон нет
Желчные пигменты
Уробилин норма
Эпителиальные клетки полиморфные немного
Лейкоциты единичны в поле зрения
Эритроциты 0,001 в поле зрения
Слизь, бактерии немного.
3) ФГДС: недостаточность кардии, атрофический гастрит. Тест на НР +
4) ЭКГ: ритм синусовый, электрическая позиция сердца – горизонтальная. НБПНПГ. Блокада переднее-верхнего разветвления левой ножки пучка Гиса. Межпредсердная блокада. Умеренная систолическая нагрузка на левый желудочек.
5) Rg легких: на обзорной рентгенограмме органов грудной клетки свежих очагово-инфильтративных изменений не выявлено. Легочный рисунок усилен за счет сосудистого компонента. Корни легких фиброзированы. Синусы свободны.
6) Доплерография сосудов нижних конечностей: нижняя полая вена проходима на всем протяжении. Общая наружная и внутренняя подвздошные вены проходимы. Общая бедренная и глубокие вены проходимы. Признаки посттромбофлебитического синдрома подколенной вены и видимых вен голени с хорошей реканализацией. Клапанная недостаточность глубоких вен подколенного сегмента. Притоковый варикоз на голени.
7) Маркеры инфекционных заболеваний:
антиHCV: отр
8) Консультация эндокринолога: противопоказаний к оперативному вмешательству нет.
IX. дифференциальный диагноз
Особой сложности при постановке диагноза послеоперационной грыжи не возникает. Эти грыжи образуются в области послеоперационного рубца. Чаще всего они возникают после аппендэктомии, операции на желчных путях и других вмешательств, главным образом после нагноения послеоперационной раны или введения в нее тампонов. Грыжевые ворота имеют различную форму и величину, чаще бывают щелевидными или полуокружными; они образованы краями разошедшихся мышц и апоневроза. Послеоперационные грыжи могут достигать больших размеров, обычно хорошо вправляются. Диагноз основывается на наличии выпячивания в области послеоперационного рубца, появляющегося при повышении внутрибрюшного давления.
X. Окончательный диагноз
Основной диагноз: послеоперационная вентральная грыжа
Сопутствующие заболевания: атрофический гастрит; ИБС, ГБ II ст; сахарный диабет 2 типа.
Осложнений не выявлено
XI . ХАРАКТЕРИСТИКА ЗАБОЛЕВАНИЯ
Грыжей живота (hernia abdominalis) называют выхождение покрытых брюшиной внутренних органов через естественные или искусственные отверстия брюшной стенки, тазового дна, диафрагмы под наружные покровы тела или в другую полость. Обязательными компонентами истинной грыжи являются: 1) грыжевые ворота; 2) грыжевой мешок из париетальной брюшины; 3) грыжевое содержимое мешка - органы брюшной полости.
Этиология и патогенез. Наиболее часто грыжи встречаются у детей в возрасте до 1 года. Число больных постепенно уменьшается до 10-летнего возраста, после этого снова увеличивается и к 30-40 годам достигает максимума. В пожилом и старческом возрасте также отмечено увеличение числа больных с грыжами.
Наиболее часто образуются паховые грыжи (75%), бедренные (8%), пупочные (4%), а также послеоперационные (12%). Все прочие формы грыжи составляют около 1%. У мужчин чаще встречаются паховые грыжи, у женщин - бедренные и пупочные.
Факторы, способствующие образованию грыж, можно разделить на предрасполагающие и производящие.
К предрасполагающим факторам относят наследственность, возраст (например, слабая брюшная стенка у детей первого года жизни, атрофия тканей брюшной стенки у старых людей), пол (особенности строения таза и большие размеры бедренного кольца у женщин, слабость паховой области и образование пахового канала у мужчин), степень упитанности (быстрое похудание), травма брюшной стенки, послеоперационные рубцы, паралич нервов, иннервирующих брюшную стенку. Эти факторы способствуют ослаблению брюшной стенки.
Производящие факторы вызывают повышение внутрибрюшного давления; к ним относят тяжелый физический труд, трудные роды, затруднение мочеиспускания, запоры, длительный кашель. Усилие, способствующее повышению внутрибрюшного давления, может быть единственным и внезапным (подъем тяжести) или часто повторяющимся (кашель).
Причиной образования врожденной грыжи является недоразвитие брюшной стенки во внутриутробном периоде: эмбриональные пупочные грыжи, эмбриональная грыжа (грыжа пупочного кана-тика), незаращение влагалищного отростка брюшины. Вначале формируются грыжевые ворота и грыжевой мешок, позже в результате физического усилия внутренние органы проникают в грыжевой мешок.
При приобретенных грыжах грыжевой мешок и внутренние органы выходят через внутреннее отверстие канала, затем через наружное (бедренный канал, паховый канал).
Клиническая картина. Основными симптомами заболевания являются выпячивание и болевые ощущения в области грыжи при натуживании, кашле, физическом напряжении, ходьбе, при вертикальном положении больного. Выпячивание исчезает или уменьшается в горизонтальном положении или после ручного вправления.
Выпячивание постепенно увеличивается, приобретает овальную или округлую форму. При грыжах, остро возникших в момент резкого повышения внутрибрюшного давления, больные ощущают сильную боль в области формирующейся грыжи, внезапное появление выпячивания брюшной стенки и в редких случаях кровоизлияния в окружающие ткани.
Больного осматривают в вертикальном и в горизонтальном положении.
При перкуссии грыжевого выпячивания выявляют тимпанический звук, если в грыжевом мешке находится кишка, содержащая газы, и притупление перкуторного звука, если в мешке находятся большой сальник или орган, не содержащий газа.
При пальпации определяют консистенцию грыжевого содержимого (упругоэластичную консистенцию имеет кишечная петля, дольчатое строение мягкой консистенции - большой сальник).
В горизонтальном положении больного определяют вправимость содержимого грыжевого мешка. В момент вправления большой грыжи можно услышать характерное урчание кишечника.
Осложнения:
Ущемление грыжи является самым частым и опасным осложнением, требующим немедленного хирургического лечения. Вышедшие в грыжевой мешок органы подвергаются сдавлению в грыжевых воротах, что обуславливает нарушение кровообращения и некроз с последующим развитием перитонита.
Копростаз - каловый застой в грыжевом мешке, наблюдается у лиц с атонией кишечника, чаще при больших невправимых грыжах, в старческом возрасте. Операция желательна после ликвидации копростаза через несколько дней, но при безуспешности консервативных мер - срочная операция.
Воспаление - начинается чаще всего вторично, с грыжевого содержимого - грыжевой аппендицит, воспаление придатков матки и т.д., реже - со стороны грыжевого мешка или кожи (при экземе, при пользовании бандажом. Воспаление чаще серозное, серозно-фибринозное, иногда гнойное или гнилостное, при туберкулезе - хроническое.
Невправимая грыжа - хронически протекающее осложнение - результат образования сращений грыжевого содержимого с грыжевым мешком, особенно в области шейки, при постоянной травме в момент выхождения внутренностей, при пользовании бандажом. Грыжесечение производится в плановом порядке.
XII. ЛЕЧЕНИЕ ГРЫЖ
Лечение - в основном оперативное.
Исключение составляют пупочные грыжи у детей первых лет жизни.
Операция во всех случаях складывается из двух этапов:
1) собственно грыжесечение - выделение грыжевого мешка, вскрытие его, вправление внутренностей, прошивание и перевязка мешка в области шейки и отсечение его - производится одинаково при всех формах грыж;
2) пластика (ушивание) грыжевых ворот - производится различно даже при одной и той же форме грыж, в зависимости от этого различают разные методы грыжесечения.
До середина XX века пластика грыжевых ворот проводилась с «натяжением» собственных тканей пациента, что нередко приводило к осложнениям или рецидиву грыжи у каждого десятого прооперированного. Сегодня используется также метод ненатяжной пластики.
При натяжной пластике грыжи собственные ткани пациента сшиваются между собой, при этом они неизбежно натягиваются. Пластика выполняется за счет мышц или плотных краевых частей мышцы. После такой операции пациент испытывает выраженные боли и должен несколько дней находиться на постельном режиме. В связи с тем что ткани сшиты с натяжением, в ряде случаев возможно расхождение швов с повторным образованием грыжи. Стенки дефекта ушиваются таким образом, чтобы не происходило выхождение внутренностей.
Пластика без натяжения подразумевает закрытие дефекта каким-либо пластическим материалом, как правило, биологически инертной полипропиленовой сеткой. Основное отличие ненатяжной пластики в том, что для укрытия грыжевого дефекта используются не собственные ткани человека, а пластический материал, который не позволяет грыже вновь выйти наружу. При этом собственные ткани пациента остаются на своем месте и не натягиваются. Использование для пластики грыж полипропиленовой сетки позволило в значительной степени уменьшить число неудовлетворительных результатов операций и стало настоящим прорывом в медицине. Во время операции такая сетка вставляется через разрез в проекции грыжевого кольца и в дальнейшем удерживает выход грыжевого мешка через дефект брюшной стенки. В этом случае боли в послеоперационном периоде очень слабые, постельный режим нетребуется, а расхождения швов и образование повторной грыжи бывает редко.
Показаниями к операции по поводу грыжи являются:
Больных с неосложненными, то есть с вправимыми грыжами оперируют в плановом порядке, а если грыжи невправимые, операцию нельзя откладывать на длительное время. При ущемленных грыжах требуется немедленное хирургическое вмешательство по жизненным показаниям, так как некроз ущемленного органа может привести к печальному исходу. Насильственное вправление ущемленной грыжи недопустимо.
Предоперационная подготовка - гигиеническая ванна и бритьё операционного поля, очистительная клизма накануне операции. В послеоперационном периоде - профилактика легочных осложнений, борьба с метеоризмом. Сроки вставания варьируют в зависимости от особенностей больного и операции.
Противопоказания к операции:
Абсолютные - острая инфекция, тяжелые заболевания - туберкулез, злокачественные опухоли, выраженная дыхательная и сердечная недостаточность и пр.
Относительные - ранний возраст (до полугода), состояние одряхления, последние 2-3 месяца беременности, стриктуры уретры, аденома предстательной железы (грыжесечение производится после их устранения).
При наличии противопоказаний к операции могут применяться бандажи, при пупочных, белой линии живота- резиновые ленты о пелотами; при больших послеоперационных - пояса и корсеты; при бедренных и паховых - пружинные бандажи с пелотами. Бандажи необходимо заказывать индивидуально, на ночь снимать, одевать на нательное трикотажное белье. Недостатками их является травматизация тканей органов, а также атрофия тканей с увеличением грыжевых ворот, хроническая экзема, образование рубцов, спаек с грыжевым мешком, что может приводить к невправимости и даже к ущемлению.
XII. ПОДГОТОВКА К ОПЕРАЦИИ
При подготовке к операции больной сделаны: анализ крови, мочи, произведена рентгеноскопию грудной клетки. Результаты анализов в пределах нормы. Накануне операции бреют волосы в области операционного поля; больная принимает гигиеническую ванну. На ночь назначают снотворные, в день операции, за 30- 40 мин, вводят наркотики.
При осмотре накануне операции: состояние удовлетворительное, кожные покровы и слизистые обычной окраски, сухие, периферические л/узлы не увеличены. Дыхание проводится во всех отделах, хрипов нет, серд. тоны ритмичные, пульс 60 уд. в минуту, АД 130/90 мм.рт.ст.,
Операция будет производиться под местной анестезией.
X IV . Дневники наблюдения
| Дата | Состояние | Назначения |
| 29.11 | Расспрос пациентки, сбор анамнеза. Состояние удовлетворительное, пульс 78 уд/мин, АД 190/100. Предъявляет жалобы на грыжевое выпячивиние в области передней брюшной стенки.Сахар крови 7 ммоль/л |
Пероральный сахароснижающий препарат: Rp.: Tab. Metformini 0.5 N. 10 S. Внутрь по 1 таблетке 3 раз в сутки |
| 30.11 | Состояние удовлетворительное.Дыхание жесткое, хрипов нет. T 36,5. Пульс 74 уд/мин, АД 170/90. Живот мягкий, безболезненный, не вздут. Газы отходят. Диурез не нарушен. Жалобы на умеренные отеки нижних конечностей. |
Мочегонный преперат: Rp: Tab. Hypothiazide 0.05 D.t.d. N. 20 S. Внутрь по 1 таблетке утром |
| 01.12 | Грыжесечение с пластикой передней брюшной стенки с использованием полипропиленовой сетки. |
2. Бандаж. 3. Кетонал 2 мл. 3 р. в/м |
| 02.12 | Состояние пациентки средней тяжести. В сознании, контактна, адекватна. Жалобы на боли в области операции. Дыхание спонтанное. жесткое, проводится во все отделы, хрипов нет. Т 37,6 Пульс 80 уд.мин., ритмичен. АД – 140/80 мм.рт.ст. Живот умеренно вздут, при пальпации мягкий, болезненный в области операции. Диурез адекватный. | 1) Rp.: Sol. Analgini 50% 2.0 D.S.: в\м 3 раза в сутки. 2) Rp.: Sol. Papaverini 2% 2.0 D.S.: в\м 3 раза в день. 3) Rp.: Tab. Doxiciclini 0.2 D.S.: 2 раза в день. |
| 03.12 | Состояние удовлетворительное. Жалобы на тянущие боли в области рубца. Сознание ясное, положение лежа в постели. Температура тела 37,2. АД 140/80 мм рт. ст. Живот мягкий, умеренно болезненный в околопупочной области. Края шва гиперемированы, ровные, чистые, умеренно болезненны. | |
| 06.12 | Состояние удовлетворительное. Температура 36,8. АД 140/80 мм рт. ст. Живот мягкий, умеренно болезненный. Края шва гиперемированы, ровные, чистые, умеренно болезненны. Отделяемое из раны серозного характера в объеме 200 мл. Дренажи не удалялись. |
1. Перевязка области послеоперационной раны. |
XV. ПРЕДОПЕРАЦИОННЫЙ ЭПИКРИЗ
При поступлении жалобы на вправимое грыжевое выпячивание в области послеоперационного рубца.
При осмотре: состояние удовлетворительное, кожные покровы и слизистые обычной окраски, сухие, периферические л/узлы не увеличены. Пульс 74 уд. в минуту, АД 140/90 мм.рт.ст., живот мягкий, безболезненный во всех отделах, в области рубца определяется грыжевое выпячивание мягкоэластической консистенции, безболезненное при пальпации, размерами 10х15 см. Кожа над грыжевым выпячиванием рубцово изменена. Симптом кашлевого толчка положителен, печень перкуторно без изменений, асцита нет, дизурии нет.
Показаниями к операции являются:
Постоянные и периодические боли, увеличение в размерах грыжевого выпячиванния;
Ограничения в трудоспособности и в повседневной деятельности больных, риск развития осложнений.
Противопоказаний у данной пациентки не имеется.
Операция будет складываться из двух этапов:
1) грыжесечение - выделение грыжевого мешка, вскрытие его, вправление внутренностей, прошивание и перевязка мешка в области шейки и отсечение его.
2) пластика передней брюшной стенки с использованием полипропиленовой сетки.
Для данной операции оптимальным методом обезболивания является местное обезболивание. Применяется метод местной нейролептаналгезии, что позволяет добиться достаточного обезболивания и миорелаксации в области операционного поля, а так же позволяет сохранять больного в сознании в течение операции.
XVI. ПРОТОКОЛ ОПЕРАЦИИ
Дата: 01.12.2010 г. Начало: 10:45 Окончание: 12:15
Операция: Грыжесечение с пластикой передней брюшной стенки с использованием полипропиленовой сетки
Хирург: Вознесенский Дмитрий Юрьевич
Ассистент: Антон Геннадьевич
Операционная медсестра:
Анестезиолог: Дубко Ольга Николаевна
Вид обезболивания: местное
XVII. ОПИСАНИЕ ОПЕРАЦИИ
Выполнена срединная лапаротомия с иссечением старого послеоперационного рубца. Рассечены кожа и подкожно-жировая клетчатка до апоневроза. Выделен грыжевой мешок размером 10 х 15.
Грыжевой мешок вскрыт. Содержимым является подпаянные петли тонкой кишки, которые отделены тупым и острым путями. Апоневроз по краям выделен из рубцовых тканей. Края апоневроза мобилизированы, частично иссечены. Выделена париетальная брюшина вместе с брюшиной грыжевого мешка. Брюшина сшита край в край отдельными узловыми швами, на нее наложена полипропиленовая сетка. Края апоневроза сшиты край в край. Контроль гемостаза. Ушивание подкожно-жировой клетчатки и кожи. Асептическая повязка.
X VI I I . Эпикриз
Бируля Валентина Федоровна, 68 лет, находилася в больнице им. Петра Великого с 24.11.2010 по 10.12.2010.
Клинический диагноз: Послеоперационная вентральная вправимая грыжа, состояние после холецистэктомии в 1988 г.
Жалобы при поступлении на вправимое грыжевое выпячивание в области послеоперационного рубца.
При обследовании:
Состояние больной удовлетворительное. Положение активное. Тоны сердца ясные. Пульс 80 уд. в мин., ритм правильный. АД – 140/90 мм.рт.ст. При аускультации жесткое дыхание, хрипов нет.
Живот правильной формы, участвует в дыхании всеми отделами, при пальпации мягкий, безболезненный во всех отделах. В области послеоперационного рубца определяется выпячивание плотно-эластической консистенции, вправимое в положении лежа в брюшную полость. Симптом кашлевого толчка положительный.
Общий анализ крови, показатели биохимии крови и общего анализа мочи в пределах нормы. Австр. Антиген, RW, ВИЧ отрицательны. Группа крови I, резус положительный.
ФГДС: атрофический гастрит. Недостаточность кардии. Противопоказаний к оперативному лечению нет.
Rg легких: на обзорной рентгенограмме органов грудной клетки свежих очагово-инфильтративных изменений не выявлено. Легочный рисунок усилен за счет сосудистого компонента. Корни легких фиброзированы. Синусы свободны.
01.12.2010. пациентке было выполнено грыжесечение с пластикой передней брюшной стенки с использованием полипропиленовой сетки. Послеоперационный период протекал гладко, без осложнений, швы сняты на 8-е сутки, раны зажили первичным натяжением. Пациентка выписывается домой в удовлетворительном состоянии.
Ограничение физических нагрузок в течение 6 месяцев.
Послеоперационные грыжи, называемые также вентральными, характеризуются выходом органов брюшной полости или их частей через дефект мышечно-сухожильного каркаса, который расположен на передней стенке брюшины. Образуются послеоперационные грыжи только при наличии шва после проведенной операции. Таким образом, локализация этого вида грыж зависит от места хирургического вмешательства:
- область белой линии живота (также в районе пупка)
- слева и справа в подвздошной области - в этом случае возникает послеоперационная паховая грыжа
- правая и левая подреберные области
- латеральная поясничная зона при вмешательстве на почках
- лобковая область - при выполнении урологических или гинекологических операций
Причины появления послеоперационных грыж
Механизм появления грыж связан с нагрузкой, которую испытывают ткани в зоне послеоперационного шва в результате повышенного внутрибрюшного давления, сокращения мышц. В случае невозможности соединительной ткани справиться с нагрузкой развивается дефект. Риск развития данной патологии возрастает при операционном доступе больших размеров. Решающим фактором в образовании грыжи может быть:
Симптомы
Вначале послеоперационные грыжи легко вправляются, болевые ощущения при этом отсутствуют. При натуживании, поднятии тяжестей, при резком движении возникает дискомфорт, также увеличивается выпячивание. Постепенно выпуклость становится заметной, особенно при кашле или чихании. Боли, поначалу тянущие, со временем становятся схваткообразными. Присоединяются нарушения функции кишечника: метеоризм, запоры, расстройства. Нередко возникают трудности с мочеиспусканием.
 Патент. Способ коррекции стрессорной реакции и адаптационной стратегии организма при выполнении оперативных вмешательств
Патент. Способ коррекции стрессорной реакции и адаптационной стратегии организма при выполнении оперативных вмешательств
Пациент становится пассивным, в результате интоксикации организма больного беспокоят слабость, тошнота, рвота, возможно повышение температуры. Поначалу грыжа небольшого размера не вызывает деформации живота. Однако со временем дискомфорт усиливается, образования больших размеров могут нарушить работу всего организма.
При отсутствии лечения существует огромный риск развития осложнений. Среди наиболее часто встречающихся:
- Ущемление грыжи - сдавление содержимого грыжевого мешка в грыжевых воротах, вследствие чего возникает некроз тканей. Это осложнение в 8% приводит к летальному исходу.
- Воспаление - в органах, попавших в грыжевой мешок, развивается воспалительный процесс
- Копростаз - застой каловых масс в кишечнике.
При развитии любого из вышеперечисленных состояний возникают боли в области патологического очага, их интенсивность постепенно нарастает. Тошнота, рвота, задержка газов, наличие крови в каловых массах - при появлении любого из этих симптомов следует немедленно обратиться к специалисту.
Стадии болезни
Любая грыжа в своем развитии проходит несколько стадий.
- Поначалу стенки выходного отверстия достаточно упруги, размеры выпячивания незначительны - это вправляемые грыжи.
- Со временем грыжевое отверстие расширяется, под кожу проникает часть органов, грыжа становится постоянной. Вправляется она самостоятельно только в положении лежа, однако при вставании появляется вновь. Отсутствие лечения на этой стадии приводит к ухудшению состояния.
- Грыжевое отверстие широкое, на этом этапе грыжу можно вправить, только приложив определенные усилия.
- На этой стадии попытки вправить грыжу безуспешны, более того, нередко появляется болезненность - в такой ситуации помощь врача крайне необходима: велик риск ущемления.
Для определения стадии послеоперационной грыжи и показаний к операции, а также выбора правильной тактики хирургического лечения необходимо прислать мне на личный электронный адрес [email protected] [email protected] копировать фото живота в прямой и боковой проекции в надутом и спокойном состоянии (можно снять телефоном), полное описание УЗИ брюшной полости и передней брюшной стенки, выписки предшествующих операций, желательно осмотр хирурга, указать возраст и основные жалобы. Тогда я смогу дать более точный ответ по вашей ситуации.
Диагностика
Диагностика заболевания в большинстве случаев затруднений не вызывает. Однако мобильные грыжи ввиду внешнего сходства следует дифференцировать от других объемных образований: липом, абсцессов и др. Также следует учитывать, что у людей, страдающих ожирением, на начальном этапе эффективны только методы специальной диагностики.
- При осмотре в месте послеоперационного рубца можно обнаружить ассиметричное выбухание, которое увеличивается при натуживании. Перкуторно определяется тимпанический звук, если в грыжевой мешок попали петли кишечника. Сальник или неполый орган дает притупленный звук. Через рубцовую ткань может просматриваться перистальтика кишечника.
- Исследование на кашлевой толчок - введя палец в грыжевые ворота, врач может ощутить толчок во время покашливания пациента.
- УЗИ брюшной стенки проводится для оценки состояния структур: ширины грыжевого дефекта, наличия грыжевых отверстий, спаек, а также с целью исключения частичной кишечной непроходимости и очагов воспаления.
- Также в комплексное обследование входят рентгенологические методы, эзофагогастродуоденоскопия, магнитно-резонансная и компьютерная томография.
- Гистологический анализ тканей, иссеченных во время оперативного лечения, может подтвердить присутствие очагов воспаления, злокачественных опухолей яичника и др.
Мой личный опыт использования сетчатых имплантов в лечении послеоперационных вентральный грыж насчитывает более 450 операций, выполненных открытым и лапароскопическим доступами, начиная с 1994 года. За это время было опубликовано много научных работ и авторских изобретений по вышеуказанной теме. Особенности собственных методов хирургического лечения вентральных грыж изложены в этом разделе.
Лечение
Консервативная терапия практикуется очень редко, лишь при наличии противопоказаний к проведению операции. В таких ситуациях пациенту назначается диета, препятствующая развитию запоров и метеоризма. Также следует ограничить физические нагрузки. Обязательным является ношение специального бандажа.
Хирургическое лечение
Тактика терапии подбирается индивидуально и зависит от размеров грыжи и ее локализации, стадии развития болезни и наличия осложнений, а также сопутствующих заболеваний пациента. При грыжах небольших размеров (до 2 см) , в крайних случаях (при хорошем состоянии соединительной ткани), проводится ушивание дефекта апоневроза. При грыжах большего размера, выполняется пластика с обязательным применением специального синтетического импланта, который размещают в области дефекта брюшной стенки разными способами, что обеспечивает отличный результат. Процент развития рецидива снижается в 3-4 раза. На протяжении нескольких недель протез прорастает соединительной тканью, образуя единый анатомический комплекс, надежно закрывающий дефект брюшной стенки.
Считается, что операции по поводу абдоминальных грыж являются относительно простыми по технике, в тоже время они по-прежнему могут быть достаточно сложными у конкретного пациента, в связи с большими размерами дефекта брюшной стенки или грыжевого мешка, выраженностью спаечного процесса в брюшной полости. Эти изменения требуют высокую компетенцию хирурга, иногда большую продолжительность операции и высокую стоимость материалов. Хирург, не имеющий опыта подобных операций, обычно испытывает затруднения при выборе оптимальной тактики лечения - открыто, лапароскопически, размер импланта, способ его фиксации и т. д. При этом он должен обладать знаниями и умениями в проведении открытой герниопластики и иметь большой опыт в лапароскопической хирургии.
Особое внимание следует уделить лечению послеоперационных грыж у пациентов с повышенным индексом массы тела, пожилых больных и пациентов, имеющих сопутствующие заболевания. В этой группе больных вентральные грыжи образуются чаще, осложнения наступают в 20-45% случаев.
Согласно статистическим данным и обширным рандомизированные исследованиям, проведение операции лапароскопическим методом имеет ряд преимуществ в сравнении с традиционным.
Собственно, лапароскопический доступ является сегодня «золотым стандартом» в лечении грыж. Малоинвазивность, использование сверхтонкого шовного материала, отличный косметический результат - основные достоинства метода.
Кроме того, современные имплантанты изготавливаются из сверхпрочного материала, а благодаря своим характеристикам эти конструкции невосприимчивы к инфекциям. Спустя некоторое время после операции отличить протез от ткани брюшины становится невозможным.
Исходя из уровня имплантации полипропиленовой сетки и ее отношению к апоневрозу обычно различают onlay (надапоневротическая пластика) (Рис.1) и inlay (подапоневротическая) (Рис.2) технологии. Данная классификация достаточно широко распространена в отечественной литературе.
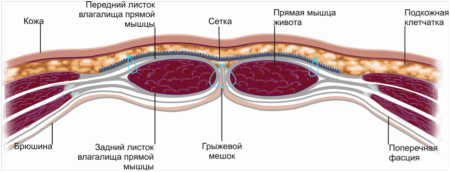
Рис. 1. Пластика грыж onlay.

Рис. 2. Пластика грыж inlay.
Послеоперационный период
Благодаря современным методам лечения реабилитационный период после лапароскопической операции значительно сокращен, срок пребывания в клинике составляет 1-6 дней. Однако уже в первые сутки пациент может ходить, ему разрешается принимать жидкую пищу. И хотя восстановительный период зависит от множества факторов, пациент, как правило, через неделю может возвратиться к привычному образу жизни. Нужно учесть, что после проведенной операции больной должен носить специальный бандаж, тем более после иссечения послеоперационной грыжи большого размера. Также от пациента требуется неукоснительное соблюдение рекомендаций по питанию, разумная физическая активность, нормализация веса.
[email protected] копировать
 «Когда вы пишете письмо, знайте: оно попадает мне на мою личную электронную почту. На все ваши письма я отвечаю всегда только сам. Я помню, что вы доверяете мне самое ценное - свое здоровье, свою судьбу, свою семью, своих близких и делаю все возможное, чтобы оправдать ваше доверие.
«Когда вы пишете письмо, знайте: оно попадает мне на мою личную электронную почту. На все ваши письма я отвечаю всегда только сам. Я помню, что вы доверяете мне самое ценное - свое здоровье, свою судьбу, свою семью, своих близких и делаю все возможное, чтобы оправдать ваше доверие.
Каждый день я по нескольку часов отвечаю на ваши письма.
Направляя мне письмо с вопросом, вы можете быть уверены, что я внимательно изучу вашу ситуацию, при необходимости запрошу дополнительные медицинские документы.
Огромный клинический опыт и десятки тысяч успешных операций помогут мне разобраться в вашей проблеме даже на расстоянии. Многим пациентам требуется не хирургическая помощь, а правильно подобранное консервативное лечение, в то время как другие нуждаются в срочной операции. И в том, и в другом случае я намечаю тактику действий и при необходимости порекомендую прохождение дополнительных обследований или неотложную госпитализацию. Важно помнить, что некоторым больным для успешной операции требуется предварительное лечение сопутствующих заболеваний и правильная предоперационная подготовка.
В письме обязательно (!) укажите возраст, основные жалобы, место проживания, контактный телефон и адрес электронной почты для прямой связи.
Чтобы я мог детально ответить на все ваши вопросы, прошу высылать вместе с вашим запросом сканированные заключения УЗИ, КТ, МРТ и консультаций других специалистов. После изучения вашего случая, я направлю вам либо подробный ответ, либо письмо с дополнительными вопросами. В любом случае я постараюсь вам помочь и оправдать ваше доверие, которое является для меня наивысшей ценностью.
Искренне ваш,
хирург Константин Пучков»







